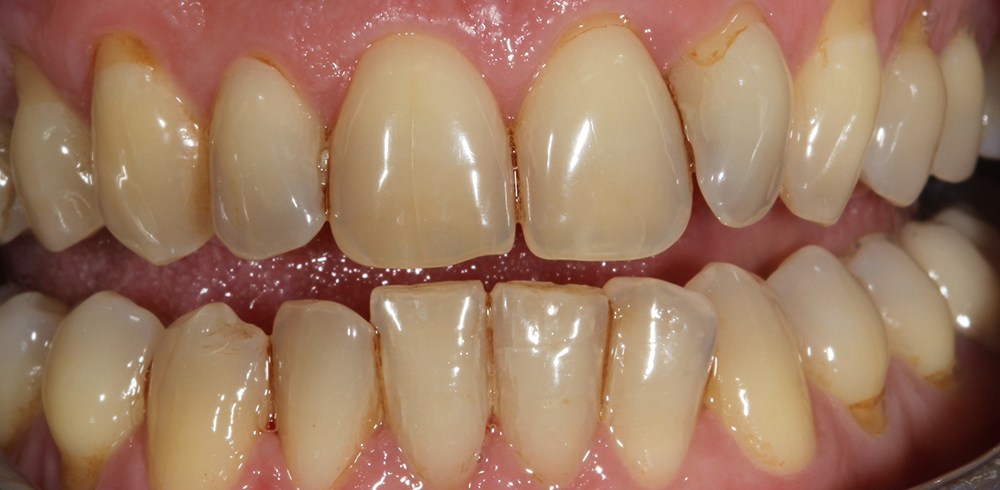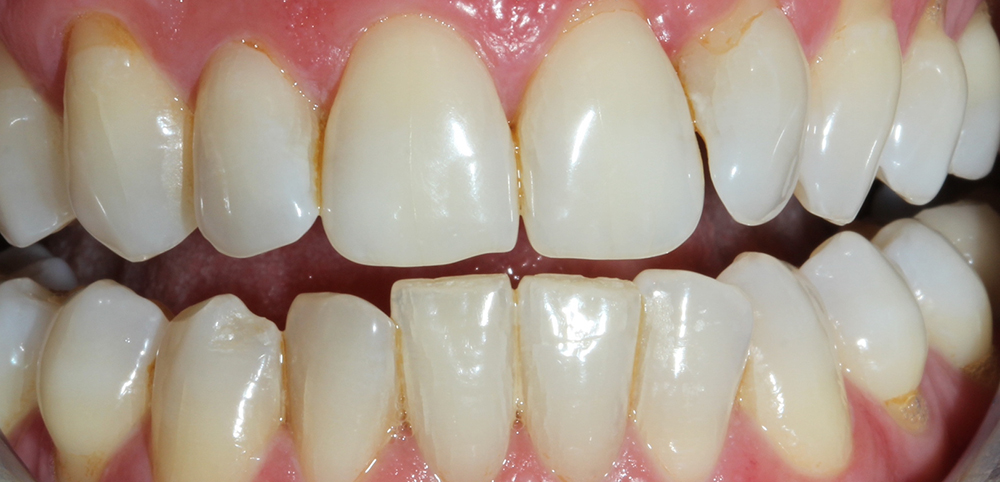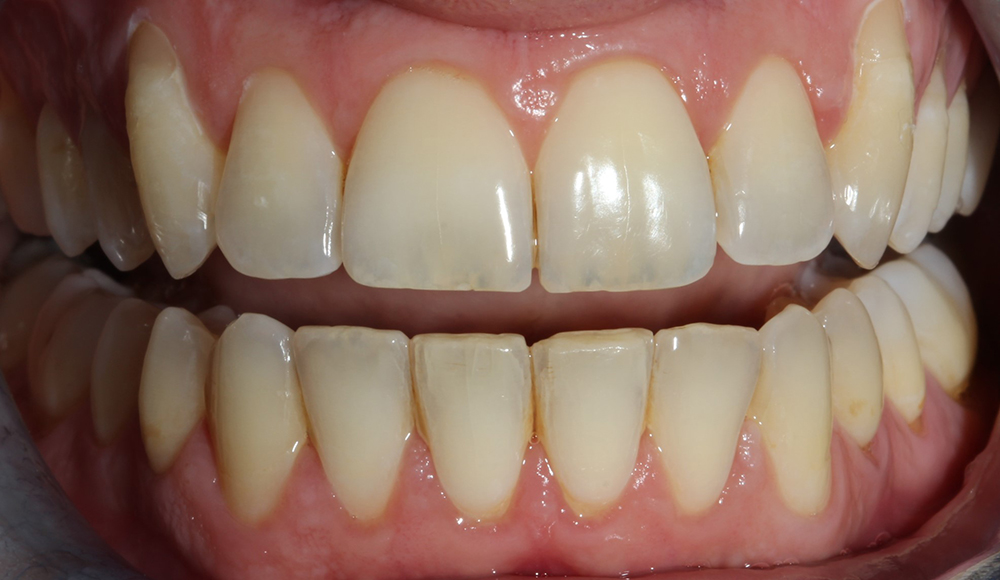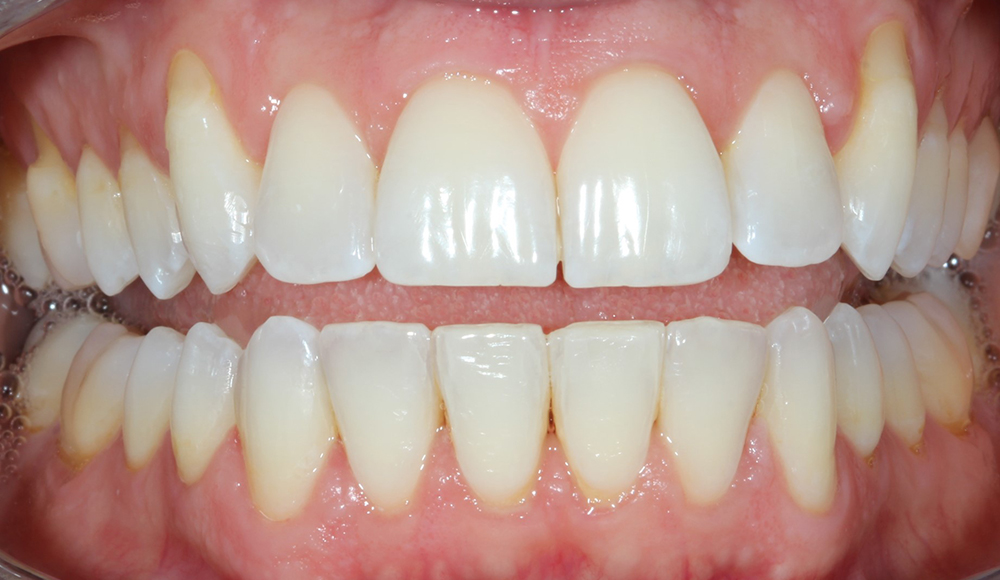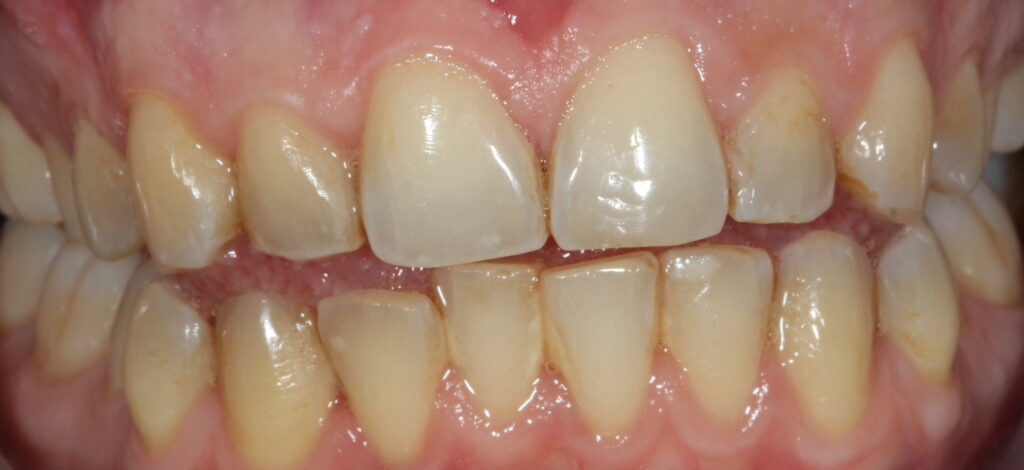
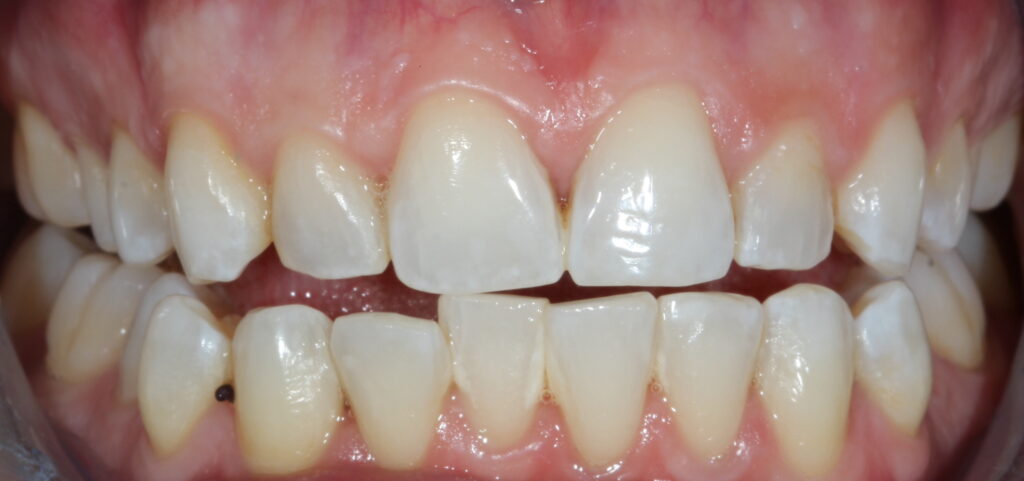
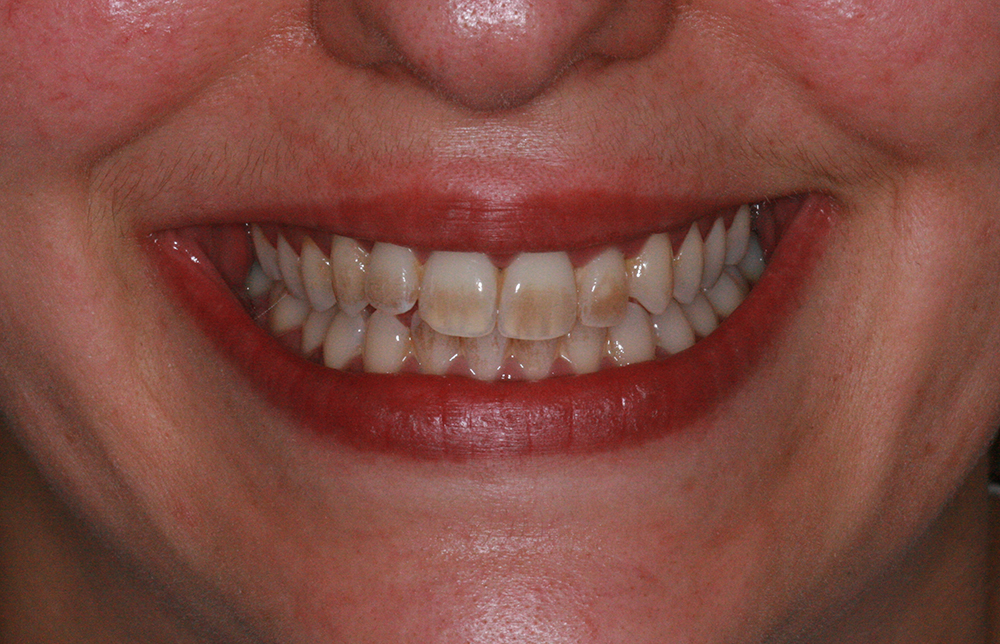
La couleur et l’éclat des dents reposent sur de nombreux paramètres.
Composition de la dent
Deux couches minérales bâtissent la dent : l’émail, couche externe transparente, et la dentine, couche interne sous-jacente. La dentine, plus ou moins jaune, transparait à travers l’émail et détermine la clarté de la dent.
Trois colorations particulières coexistent au sein de la dent :
- La bord de la dent est souvent translucide car il est fin et formé exclusivement d’émail.
- Le corps de la dent est moins translucide et possède une couleur pouvant aller du jaune au gris.
- La base de la dent (collet) est plus opaque et plus jaune.
Les canines supérieures et inférieures, à la dentine plus épaisse, sont souvent plus foncées.
Les variations de la blancheur au cours de la vie
La couche externe de l’émail s’use à force de brossage et en raison des différentes agressions physiques et chimiques. La couche de dentine située sous l’émail est alors plus visible, ce qui diminue la blancheur des dents.
La couleur des dents : un jeu de contraste
La perception de la blancheur repose sur la couleur de la peau, des cheveux, des yeux, des lèvres et des gencives. La perception de la couleur des dents dépend de tous ces contours. Plus la peau, les yeux et les cheveux sont foncés, plus les dents paraissent blanches ; plus ils sont claires, plus les dents paraissent jaunes, voire grisâtres.
Les colorants
Les colorants présents dans certains aliments (thé, café, vin, sodas…), ainsi que le tabac ternissent la blancheur des dents.
Les anomalies génétiques
Des défauts de structure ou de coloration de l’émail résultent de certains syndromes, comme l’amélogénèse imparfaite, qui a pour effet une coloration irrégulière des dents et un émail rugueux.
La prise excessive de fluor
Une sur-consommation en fluor peut induire chez l’enfant des troubles de minéralisation des dents définitives, essentiellement au niveau des incisives et des canines. Il apparait alors des tâches blanches ou colorées qui sont liées à des zones de déminéralisation de la dent. Le fait que ces zones apparaissent sous forme de tâches blanchatres ou colorées ; ce phénomène est appelé fluorose.
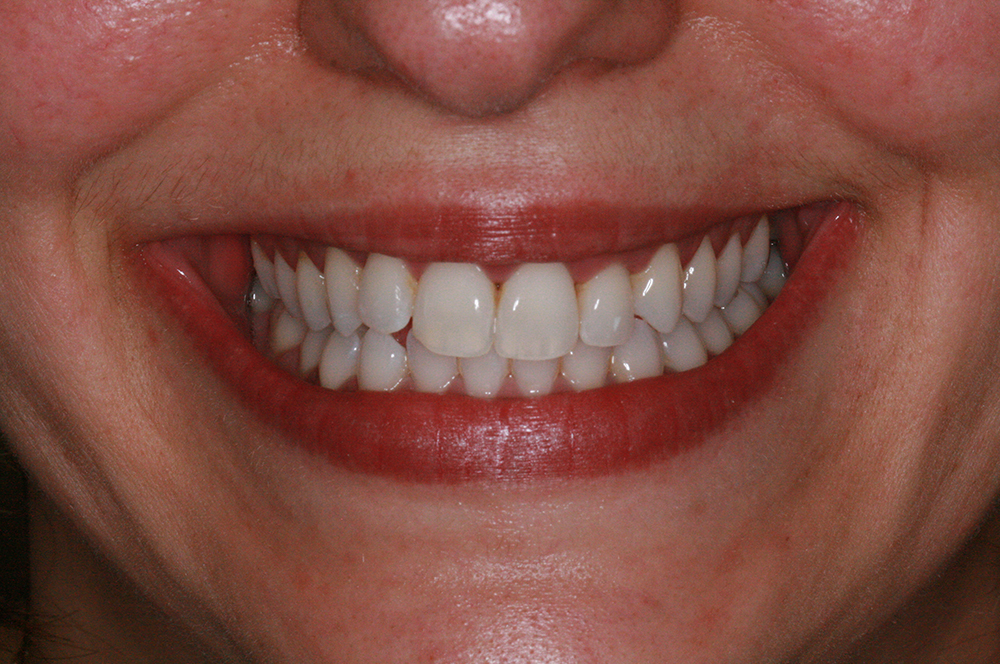
Le traitement ICON est une méthode utilisée pour traiter les tâches blanches sur les dents.
Ces tâches sont souvent liées à une déminéralisation de l’émail (fluorose légère, traitement orthodontique, traumatisme) ou à une hypominéralisation (MIH). Un éclaircissement préalable est nécessaire sur les tâches colorées.
Par une technique d’érosion-infiltration, il est possible aujourd’hui de rendre ces tâches imperceptibles et ce, en préservant le tissu dentaire : c’est une technique ultra conservatrice de l’émail. Une résine est injectée pour restaurer la dent sans recourir à des procédures invasives. La technique consiste, après une abrasion superficielle (avec de l’acide chlorhydrique), à infiltrer la tâche blanche avec de la résine, ce qui permet de la masquer par un effet d’optique. La réalisation d’un composite superficiel peut être nécessaire pour le traitement des taches profondes.
Cette technique réalisée en une seule séance et sans atteinte des tissus sains, est ultra conservatrice d’émail, indolore avec des effets durables dans le temps
Les traitements antibiotiques
Des colorations brunes ou grises des dents définitives peuvent apparaitre à cause de la prise d’antibiotiques de type tétracycline lors de la grossesse de la mère ou durant les premières années de la vie de l’enfant. Ces nuances sont difficiles à traiter et résistent souvent au traitement de blanchiment dentaire.
Le traumatisme dentaire
Le nerf peut être rompu et se mortifier à la suite d’un choc. La couleur de la dent prend alors une nuance plus sombre (gris-brun). Dès lors, il est possible de dévitaliser la dent et d’effectuer un traitement de blanchiment spécifique : le blanchiment interne.
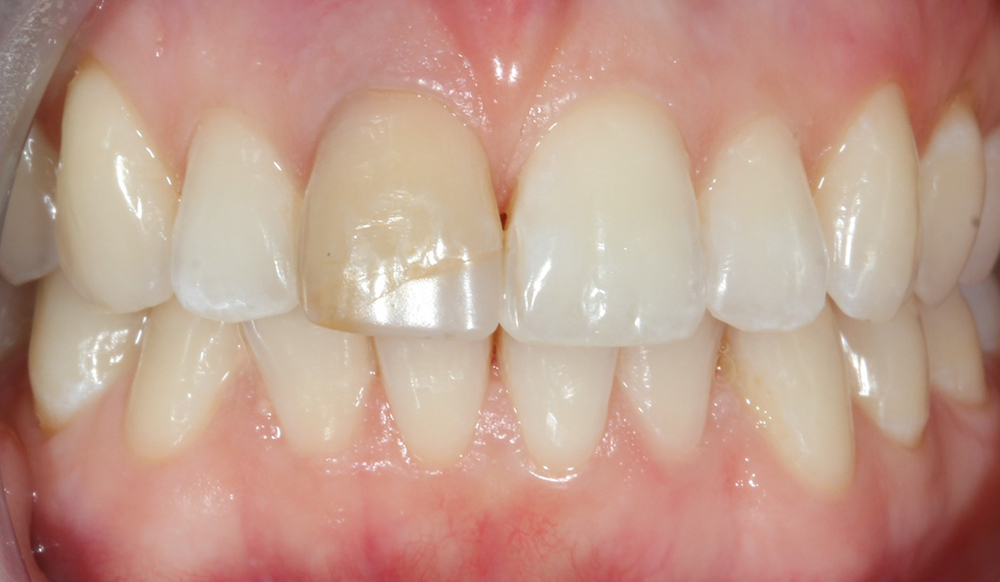
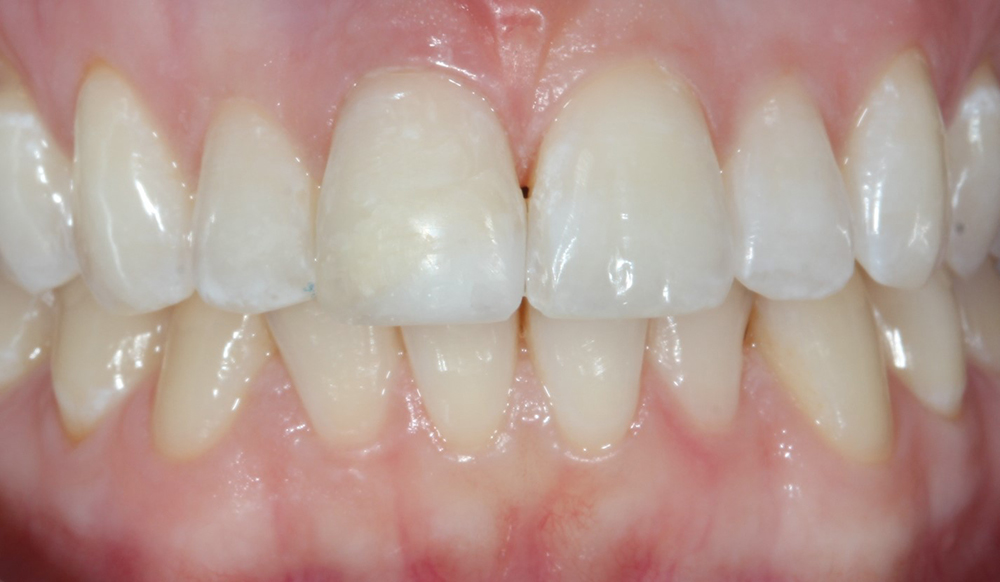
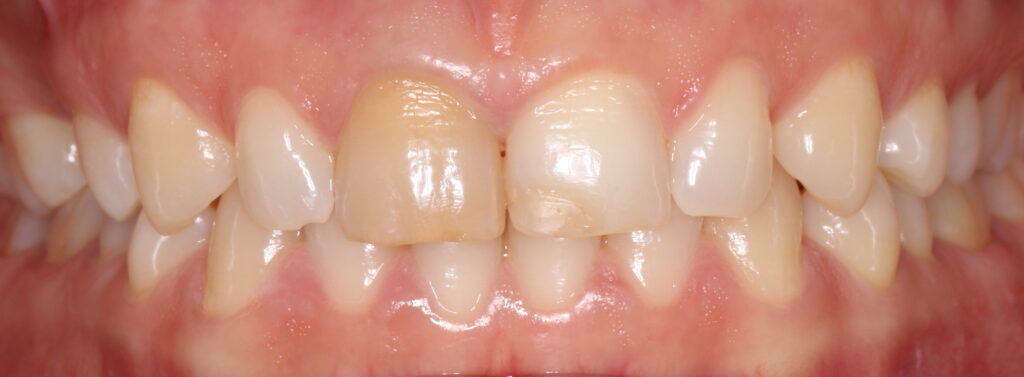
BON À SAVOIR > Après quelques années, les dents dévitalisées prennent souvent une teinte sombre, allant du gris au brun. On peut alors avoir recours au blanchiment interne. Cette technique repose sur l’application, au coeur de la dent dévitalisée, d’un produit de blanchiment laissé en place quelques jours (perborate de sodium ou peroxyde d’hydrogène). L’opération peut être renouvelée jusqu’à satisfaction.
Certains paramètres empêchent l’efficacité du traitement (ancienneté de la décoloration ou intensité du traumatisme subi par la dent)
Les contre-indications et les précautions à prendre
Certains cas de figures interdisent le recours au traitement de blanchiment. S’il est réalisé, des précautions impératives doivent être prises.
Les contre-indications
- Chez les personnes mineures, dont la minéralisation des dents n’est pas totalement achevée.
- Chez la femme enceinte, dont la gingivite gravidique pourrait être aggravée par le produit de blanchiment.
- Chez les patients présentant des fêlures de l’émail, qui peuvent provoquer de vives douleurs si le produit de blanchiment s’y infiltre et atteint le nerf de la dent.
- Chez les fumeurs : aucun résultat ne peut être obtenu avant l’arrêt définitif de la cigarette. En outre, le mélange du tabac et du principe actif du produit de blanchiment risque d’être toxique pour l’organisme.
- Chez les personnes qui présentent des sensibilités aux principes actifs du produit de blanchiment.
Les précautions à prendre
Un examen clinique et radiologique doit être préalablement réalisé. Le blanchiment dentaire n’est possible que si ces conditions sont réunies :
- Les dents doivent être traitées : le soin des caries et la protection des collets fragilisés (mylolyses) sont impératifs. Le produit de blanchiment ne doit pas se diffuser à proximité du nerf, au risque d’affaiblir sa vitalité. L’étanchéité des obturations (composites et amalgames) doit donc être contrôlée et restaurée si nécessaire.
- Le parodonte doit être sain car le produit de blanchiment peut aggraver des problèmes inflammatoires. Un détartrage et un polissage préalables permettent d’éliminer les sources bactériennes qui peuvent causer une inflammation.
BON À SAVOIR > Si des composites ou des couronnes doivent être remplacés pour des raisons esthétiques, il faut que ce soit après le blanchiment des dents saines car les produits ne sont pas actifs sur les obturations et les prothèses dentaires. Une harmonisation des teintes des futures restaurations et des dents éclaircies est alors possible.
Les différentes techniques
Le blanchiment au cabinet dentaire et le blanchiment ambulatoire (à la maison) sont les techniques principales d’éclaircissement des dents.
Les objectifs à atteindre sont préalablement définis par le dentiste et le patient. Ce dernier a parfois des attentes excessives, que le dentiste doit raisonner. Avant le traitement, la teinte d’origine des dents est déterminée à l’aide d’un nuancier, qui permet aussi de comparer la teinte obtenue au terme du blanchiment.
POINT MEDECINE > L’éclaircissement repose sur un phénomène de peroxydation : une réaction chimique permet une libération d’oxygène par le principe actif du produit, composé de peroxyde d’hydrogène (eau oxygénée) ou de peroxyde de carbamide (mélange d’urée et de peroxyde d’hydrogène). L’oxygène libéré traverse alors les cristaux de l’émail et agit en éclaircissant les pigments colorés de la dentine. La chaleur et la lumière ont un rôle de catalyseur : ils accélèrent cette réaction chimique.
Le blanchiment au cabinet dentaire
Cette technique est privilégiée car elle est peu contraignante. Elle nécessite une ou deux séances (voire trois en fonction des résultats obtenus). Le principe actif du produit est présent en plus grande quantité que dans le produit de blanchiment ambulatoire. Pour protéger les tissus (muqueuses et lèvres), certaines conditions sont requises, comme par exemple l’usage d’un écarteur. Une protection (digue en silicone) est aussi placée au niveau des gencives, à la base des dents, pour éviter les brulures liées au contact avec le produit. Le produit de blanchiment peut alors être appliqué et activé par une source lumineuse qui émet de la chaleur.
En cas de fortes sensibilités, le dentiste, présent durant toute la séance, peut arrêter le traitement.
CONSEILS > Un dentifrice ou un gel aux agents désensibilisants (fluorure, chlorure de strontium, nitrate de potassium) peut être prescrit durant les jours qui suivent le traitement afin de prévenir d’éventuelles sensibilités. En outre, au cours des 48 heures qui suivent le soin, il faut éviter la consommation d’aliments et de boissons contenant des colorants (thé, café, vin, sodas…) car l’émail, plus poreux, est réceptif à leur infiltration.
Le blanchiment ambulatoire (à la maison)
Cette technique est efficace mais moins privilégiée par le patient car le port de gouttières sur mesure dure trois semaines à raison de trois heures par jour. La consommation d’aliments ou de boissons contenant des colorants devra, en outre, être évitée pendant l’ensemble du traitement, ce qui est plus contraignant que pour le blanchiment en cabinet dentaire.
La faible concentration en principe actif du produit rend ce traitement moins irritant pour les dents et pour les tissus environnants. D’ailleurs, le produit est imprégné de façon prolongée, ce qui donne des résultats équivalents, voire supérieurs au blanchiment effectué au cabinet dentaire.
Les deux techniques peuvent agir en synergie si les dents sont colorées de façon sévère. Ainsi, une séance au cabinet pourra être suivie du traitement ambulatoire pendant une semaine. De cette façon, les résultats visibles du blanchiment chez le dentiste motiveront la poursuite du traitement ambulatoire, malgré son caractère contraignant.
Les traitements de blanchiment ne doivent pas être multipliés de façon excessive car à terme, ils pourraient fragiliser les tissus dentaires et risqueraient d’atteindre le nerf de la dent.
Il faut aussi avoir à l’esprit que les résultats du blanchiment varient d’un individu à l’autre, en fonction de la teinte originelle des dents.
BON À SAVOIR > La concentration en principe actif des produits de blanchiment en vente libre est faible car elle est strictement réglementée. Les résultats sont donc peu convaincants et s’estompent rapidement.